대한수면호흡학회
메뉴열기Good Sleep은 매년 1월, 5월, 9월 발간 예정입니다
[SMR 최연소] Sleep Medicine Research(September 2024 Vol.15 No.3)에 실린 연구들 소개
[SMR 최연소] Sleep Medicine Research(September 2024 Vol.15 No.3)에 실린 연구들 소개
- 최신 미국 수면의학 트렌드
- Sleep Europe 2024 참관기
- 2025년 대한수면호흡학회 일정
- 2025년 해외수면학회 소개
- [단잠비결-수면] 시차 극복하는 방법: 미국 여행 vs 유럽 여행
- [단잠비결-호흡] 정상체중의 수면무호흡증 원인과 치료는?
- [SMR 최연소] Sleep Medicine Research(September 2024 Vol.15 No.3)에 실린 연구들 소개
- [저자요수] Mouth Closure and Airflow in Patients With Obstructive Sleep Apnea: A Nonrandomized Clinical Trial.
Sleep Medicine Research (September 2024 Vol.15 No.3)에 실린 연구들 소개
연세원주의대 이은정
안녕하세요, 홍보위원회 위원 연세원주의대 이비인후과 이은정입니다. SMR 최연소 코너는 Sleep Medicine Research 최신호에 실린 연구를 소개하는 코너입니다. 이번 9월호에는 Opinion 2편, Review 3편, Original articles 5편이 게재되었습니다.
불면증과 기면증에 관한 흥미로운 기고문 2편, 수면의 질이 신체 및 정신건강에 미치는 영향을 다룬 리뷰 논문 1편, 내시경 슬리브 위성형술(Endoscopic Sleeve Gastroplasty, ESG)을 통한 체중 감량이 중증 폐쇄성 수면무호흡증 개선에 효과적임을 보여준 파일럿 연구 1편을 요약하였고, 독자 여러분께 유익한 정보가 되길 바랍니다. 감사합니다.
- Insomnia: Is It a Transient Symptom or Long-Lasting Functional Impairment?
- - Sleep Med Res 2024;15(3):135-136
- - 저자: Seockhoon Chung, MD, PhD
- - 소속: Department of Psychiatry, Asan Medical Center, University of Ulsan College of Medicine, Seoul, Korea
본 논문은 불면증이 일시적인 증상인지, 아니면 뇌의 기능적 손상으로 인한 영구적인 문제인지 구분하는 것이 불면증 치료 전략 설정에 중요함을 강조하는 논문입니다. 일반적으로 의사는 수면제 사용을 조기에 중단하도록 권장하지만, 이는 불면증의 특성을 고려하지 않을 경우 일부 환자들에게 부정적인 영향을 미칠 수 있습니다. 특히, 노화나 신경발달 장애와 관련된 ‘멜라토닌 감소’는 불면증을 기능적 손상으로 볼 수 있는 근거로 제시됩니다. 불면증은 가역적인 원인 해결을 통해 일시적으로 개선될 수 있지만, 만성적이고 구조적인 문제라면 장기적인 약물 사용이 필요할 수 있습니다. 따라서 환자를 "약물 없이도 잠을 잘 수 있는 환자"와 "약물이 없으면 잠을 잘 수 없는 환자"로 분류하고, 전자에는 비약물적 치료(예: 인지행동치료, CBT-I)를, 후자에는 안전하고 효과적인 약물 처방 전략을 개발해야 한다고 강조합니다. 임상의들이 불면증의 특성을 정확히 이해하는 것은 수면제의 올바른 사용법, 복용 시점, 안전한 중단 방법에 대한 환자 교육을 포함한 효과적인 치료 전략을 마련하는 데 중요하겠습니다.
- Opinion About Narcolepsy and Disability Diagnosis
- - Sleep Med Res 2024;15(3):137-138
- - 저자: Seung-Chul Hong, MD, PhD, Suhyung Kim, MD
- - 소속: Department of Psychiatry, St. Vincent’s Hospital, College of Medicine, The Catholic University of Korea, Suwon, Korea
본 논문은 기면증(나르콜렙시)의 장애 진단 기준이 기면증 증상 자체의 심각성과 일상생활의 장애 정도를 반영하도록 개정되어야 함을 주장합니다. 기면증은 주간 과다 졸림과 감정에 의해 유발되는 근력 저하(카타플렉시)를 특징으로 하는 수면 장애로, 특히 근무나 일상 활동에 중대한 영향을 미칩니다. 국제 수면 장애 분류 제3판에 따르면, 기면증은 주간 졸림과 탄력발작이 모두 나타나는 1형 기면증과 주간 졸림만 나타나는 2형 기면증으로 나뉘고, 전체 사례의 약 70%는 1형 기면증으로 분류되며, 나머지는 2형 기면증으로 분류됩니다. 그러나 현재 한국의 장애 진단 기준은 기면증의 주요 증상이 아닌 동반된 정신과적 증상에 초점을 맞추고 있어 기면증을 정신 질환으로 잘못 분류하고 있습니다. 실제로 한국에서 2021년 4월부터 중증 기면증 환자를 위한 장애 진단 혜택이 시행되었으나, 현재까지 장애 진단을 받은 환자는 소수에 불과합니다. 기면증은 수면 장애이지 정신 질환이 아니고, 기면증은 뇌에서 생성되는 각성 촉진 신경전달물질인 히포크레틴(hypocretin)의 결핍으로 인해 발생하는 심각한 수면 장애로, 저자들은 기면증으로 인한 장애 진단 기준은 주간 졸림 및 탄력발작의 심각성과 이러한 증상이 일상생활 기능에 미치는 영향을 반영해야 한다고 강조합니다. 향후 수면 전문의 및 환자 단체의 공감대와 데이터를 근거로, 장애 진단 기준의 개정이 필요하겠습니다.
- The Importance of Quality Sleep and Its Relationship With Physical and Mental Health: A Systematic Review
- - Sleep Med Res 2024;15(3):162-172
- - 저자: Liana Spytska, PhD, PsyD
- - 소속: Department of Psychology and Pedagogy, Kyiv International University, Kyiv, Ukraine
수면의 질이 신체 및 정신 건강에 미치는 영향과 수면 장애 치료를 위한 심리치료적 개입의 효과를 체계적으로 검토한 본 리뷰는 2001년부터 2023년까지 PubMed, MEDLINE, Google Scholar를 통해 문헌을 검색했으며, 총 52편의 연구를 분석하였고, 주요 결과로 세 가지를 제시하였습니다.
- 수면의 중요성: 적절한 수면 시간, 연속성, 깊이로 정의되는 양질의 수면은 신체적•정신적 건강 유지에 필수적입니다. 건강한 성인의 권장 수면 시간은 7-8 시간입니다.
- 수면 질 저하의 영향: 수면 질이 낮을 경우 대사 장애, 심혈관 질환, 우울증, 불안증 등의 발병 및 악화에 크게 기여합니다. 만성적이고 심각한 수면 장애는 정신 건강에도 부정적 영향을 미칩니다.
- 심리치료의 효과: 인지행동치료(CBT)는 수면 질 개선과 수면 장애 관리에 효과적이나, 최면 치료(hypnotherapy)는 효과적이지 않은 것으로 나타났습니다.
결론적으로 수면과 건강의 상호 연관성을 고려하여 임상의는 환자의 수면 장애의 평가 및 치료를 적극 권장해야 하고, 수면 질 향상을 위한 정신분석 치료 적용 가능성에 대한 인과 관계를 규명하여 향후 임상 적용을 확대해야 합니다.
- A Pilot Study of an Endoluminal-Suturing Device as a Treatment Strategy for Patients With Obesity and Obstructive Sleep Apnea
- - Sleep Med Res 2024;15(3):203-209
- - 저자: Olivier Taton, MD, Michael Fernandez Y. Viesca, MD, Hassane Njimi, PhD, Pauline Van Ouytsel, RD, MSc, Matthieu Hein, MD, PhD, Vincent Huberty, MD, PhD
- - 소속: Université Libre de Bruxelles, Brussels, Belgium
연구는 내시경 슬리브 위성형술(Endoscopic Sleeve Gastroplasty, ESG, Fig 1)을 통한 체중 감량이 중증 폐쇄성 수면무호흡증(OSA) 개선에 미치는 영향을 평가했습니다. BMI가 28~34.9 kg/m²인 중증 OSA 환자 10명을 대상으로 ESG를 시행하였고, 기술적 성공률은 100%였으며, 10명 중 2명은 시술 후 경미한 상복부 통증 혹은 소화불량 증상(조기 포만감, 트림)을 호소했으나, 약물이 필요하지 않았고 증상은 4주 이내에 해결되었습니다. ESG와 생활습관 관리 후 6개월간 추적 관찰한 결과, 무호흡-저호흡 지수(AHI)가 평균 54% 감소했으며, 7명은 AHI가 50% 이상 감소하고 5명은 ESG 6개월 후 AHI가 15 미만으로 개선되었습니다. 환자들은 총체중감소율(TBWL) 10.1%, 초과체중감소율(EWL) 45.4%를 기록했으나, AHI 감소와 체중 감량 간의 상관관계는 없었습니다. ESG는 수면 중 호흡 지표와 주간 졸림 개선에 긍정적인 영향을 미쳤으나 코골이에는 유의미한 변화가 없었습니다. 본 연구는 ESG와 생활습관 관리가 중증 OSA의 효과적인 치료 전략임을 시사합니다.
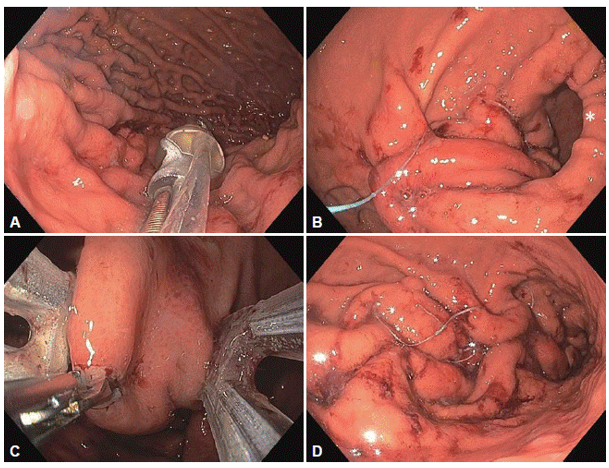
Fig 1. Illustration of endoscopic sleeve gastroplasty (ESG) with endomina®